FISIOTERAPIA
¿Que es?
La Fisioterapia es el arte y la ciencia del tratamiento físico, es decir, el conjunto de técnicas que mediante la aplicación de medios físicos, curan, previenen, recuperan y readaptan a los pacientes susceptibles de recibir tratamiento físico.
Otra forma de decirlo
“El arte y la ciencia del tratamiento por medio de ejercicio terapéutico, calor, frío, agua, masaje y electricidad”
Un poco más
Son muchas las definiciones que podemos encontrar sobre la fisioterapia y los fisioterapeutas pero qué es lo importante para el paciente, qué debe conocer sobre nosotros, cómo trabajamos y lo más importante qué podemos hacer ante las diferentes patologías.
La World Confederation for Physical Therapy (WCPT), en 1967, y la OMS (organización mundial de la salud) en 1968, establecen las siguientes definiciones respectivamente:
“La Fisioterapia es el arte y la ciencia del tratamiento físico, es decir, el conjunto de técnicas que mediante la aplicación de medios físicos, curan, previenen, recuperan y readaptan a los pacientes susceptibles de recibir tratamiento físico

Lo importante
En base a estas definiciones podemos contestar a las preguntas anteriormente planteadas.
Lo importante para cualquier paciente es que el profesional sea capaz de entender su problema y que utilice todas las técnicas y herramientas a su disposición para mejorar su dolencia.
El paciente debe ser valorado, diagnosticado y tratado de manera personalizada, y en función a esta premisa, los fisioterapeutas deben ser sanitarios titulados y colegiados.
NUESTRA FORMA DE TRABAJAR
Nuestros tratamientos son PERSONALIZADOS, INDIVIDUALES e INTEGRALES. Después de la entrevista y exploración, fijamos con el paciente los objetivos que queremos conseguir y realizamos las técnicas más indicadas para su patología.
Para ello contamos con amplia experiencia en terapia manual,tecnología puntera, y una formación continuada, que nos permite conocer todas las novedades.
Todas las patologías son susceptibles de ser tratadas con fisioterapia, desde las osteomusculares como contracturas, puntos gatillos, esguinces, dolores de espalda o artrosis, asi como disfuncion viscerales(estreñimiento, hernia de hiato, cicatrices..), craneales(dolores de cabeza), el dolor crónico… Sólo hay que saber que técnica o técnicas se pueden emplear en cada momento y saber cuales son los objetivos a conseguir en cada caso.
Y no nos podemos olvidar de lo más importante de todo, la prevención. Siempre se ha dicho que “es mejor prevenir que curar” pues en fisioterapia no iba a ser diferente, el uso preventivo de nuestros servicios te ayudará para no tener patologías agudas.
Sus beneficios son muchos: alivia el dolor, mejora tanto la fuerza muscular como la movilidad, previene y controla el deterioro físico, consigue una mayor flexibilidad, mejora la funciones básicas del organismo, ayuda a conseguir una mayor sensación de bienestar y a mantener en buenas condiciones la articulaciones, previene a los deportistas de lesiones, mejora la recuperación después de una cirugía importante y, además, consigue resultados extraordinarios en el tratamiento de la tendinitis, ligamentos de rodilla o menisco, roturas fibrilares y esguinces
OSTEOPATÍA
La Osteopatía fue desarrollada por el Doctor Andrew Taylor Still, que desencantado por la medicina de su tiempo, desarrolló un método basado en la teoría de que las enfermedades son debidas a una pérdida de la integridad estructural.
Es una práctica Holística, donde todos los sistemas del cuerpo deben trabajar conjuntamente y en armonía. Cuando alguno de los sistemas falla, aparece la enfermedad y la disfunción osteopática.
Se basa en los 4 principios fundamentales:
Primer principio: La estructura gobierna la función.
Para A.Still, la estructura no sólo es la parte ósea, sino todo el organismo (músculos, fascias, vísceras etc) y la función es la actividad que realiza cada parte, por ello si la estructura está en armonía no se genera la enfermedad. No se puede ver por separado, es indivisible
Segundo principio: La unidad del cuerpo.
El cuerpo es tan inteligente que es capaz de asumir las disfunciones para que la estructura y la función se mantengan en equilibrio y tiene memoria para guardar los traumatismos sufridos
Tercer principio: La autocuración.
El cuerpo también tiene la capacidad de curarse y adaptarse a las diferentes enfermedades, pero cuando se “satura” empiezan a aparecer deficiencias y disfunciones secundarias. Por ello es imprescindible que la nutrición celular y la eliminación de desechos funciones correctamente.
Cuarto principio: La regla de la arteria es absoluta.
El sistema arterio-venoso permite que a todas las partes del cuerpo lleguen los nutrientes necesarios y se elimine del cuerpo las toxinas, por lo que según esta regla, si el sistema vascular funciona correctamente no se desarrollará la enfermedad.
El todo es mayor que la suma de sus partes.
Las técnicas de osteopatía y manipulaciones tendrán como objetivo:
*Buscar las lesiones que nos están provocando enfermedad
*Restaurar esa función dañada
*Dejar que el cuerpo actúe.
*El tratamiento depende de una evaluación corporal completa, del tipo de lesión y del paciente. Ningún tratamiento es igual a otro y se debe seguir siempre un enfoque personal único.
Es importante que se ponga en manos de buenos profesionales, y aunque en España no existe una regulación homologada, la formación en excelencia para ser Osteópata C.O es necesario ser profesional sanitario, Fisioterapeuta, y cursar 6 años después de la carrera universitaria
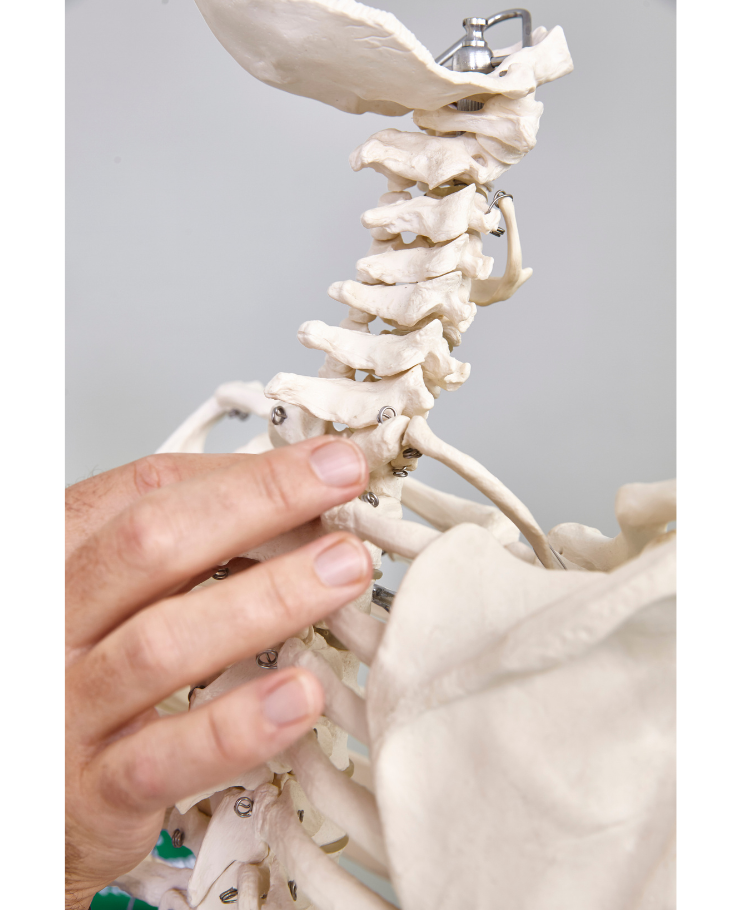
PUNCIÓN SECA
La técnica, descrita en los años 50 por dos médicos rehabilitadores , los doctores Travell y Simons, es una técnica mínimamente invasiva que debe realizarse dentro de un tratamiento multidisciplinar.
La punción seca (PS) consiste en introducir una aguja, como estímulo mecánico ,para el tratamiento del síndrome de dolor miofascial (SDM) que describimos más adelante.
Se usa el adjetivo «seca», no solo por ser fieles al término inglés original (dry needling), sino también para enfatizar el hecho de que no se emplea ningún agente químico y, así, distinguirla de otras técnicas invasivas en las que se infiltra alguna sustancia, como antiinflamatorios no esteroideos o toxina botulínica.
El criterio clasificatorio
El criterio clasificatorio más ampliamente utilizado es la profundidad, de acuerdo con el cual, las técnicas de PS deberían clasificarse en:
- Punción seca superficial (PSS), técnicas en las que la herramienta empleada no llega al PGM y se queda en los tejidos suprayacentes.
- Punción seca profunda (PSP), en las que la herramienta empleada llega al PGM y lo atraviesa.
Hay diferentes técnicas, siendo la de Hong, quizás, la más usada.En ella la aguja se inserta repetidamente en la zona del PGM para conseguir tantas respuestas de espasmo local como sea posible dentro de la tolerancia del paciente.

SÍNDROME DE DOLOR MIOFASCIAL
El Síndrome de Dolor Miofascial (SDM), puede definirse como el conjunto de signos y síntomas sensitivos, motores y autonómicos causados por los puntos gatillo miofasciales (PGM).
Estos signos y síntomas pueden ser dolor a distancia,que se siente fuera del PGM responsable, debilidad muscular, restricción de movilidad, descoordinación, aumento de la fatigabilidad, retardo en la recuperación y en la relajación después de hacer ejercicio, espasmo muscular , alteraciones de los patrones de activación motora, etc. Todo esto significa que las manifestaciones clínicas del SDM y la manera en que el paciente se ve afectado por él variarán dependiendo del músculo o grupo de músculos afectados.
La causa más aceptada es que los PGM son pequeñas “contracturas” musculares causadas por placas motoras disfuncionales (que es el punto de unión entre el axón de una neurona y la fibra muscular).
Estas contracturas musculares dan lugar a bandas tensas de fibras musculares que son identificables mediante palpación y mediante ecografía. El PGM puede ser identificado subjetivamente mediante palpación.
Es posible distinguir entre PGM (Puntos Gatillo Miofasciales) activos (sintomáticos) y latentes (no espontáneamente causantes de dolor).
El tratamiento del SDM puede dividirse en dos fases:
- una primera fase de control del dolor en la que se identifican y se tratan los PGM con el objetivo de eliminar el dolor.
- una segunda fase en la que se identifican y se abordan los factores etiológicos y perpetuadores, con la intención de prevenir recidivas.
Dado que la mayoría de las veces, los factores perpetuadores también incrementan la actividad clínica de los PGM y los hace más refractarios al tratamiento, en la clínica ambas fases deben a menudo superponerse. Las técnicas empleadas para tratar PGM se utilizan fundamentalmente en la primera fase de control del dolor.
Dentro de las patologías que se pueden tratar tenemos:
- Lesiones musculares y/o deportivas
- Dolor cervical asociado o no a cefaleas de tensión, mandibulares o con dolores irradiados a manos.
- Lesiones en tendones con inflamación. (Epicondilitis o epitrocleitis / tendinitis Aquilea o rotuliana etc)
- Ciática o pseudo ciática por síndrome piramidal.
- Etc
INDUCCIÓN MIOFASCIAL
La inducción miofascial, es una de las técnicas más potentes y menos invasivas que tenemos los fisioterapeutas.
En 1940, la Dra. Janet G. Travell, comenzó a usar los términos de fascia y miofascial, para desarrollas los síndromes de dolor miofascial por puntos gatillos.
Muchos autores de diferentes ámbitos, también hablaban de un tejido denominado fascia, pero no es hasta el año 2003 cuando el Dr. Andrzej Pilat tras la publicación de su libro, cuando se comenzó a realizar un trabajo manual sobre dicho sistema.
El objetivo principal es dar un estímulo suficiente para ayudar al sistema a eliminar las restricciones que puedan estar causando un daño.
Desde la escuela de Terapias manuales TUPIMEK, define La Inducción Miofascial (MIT®) como un concepto terapéutico, perteneciente a la Terapia Manual, dirigido al restablecimiento funcional del alterado sistema fascial.
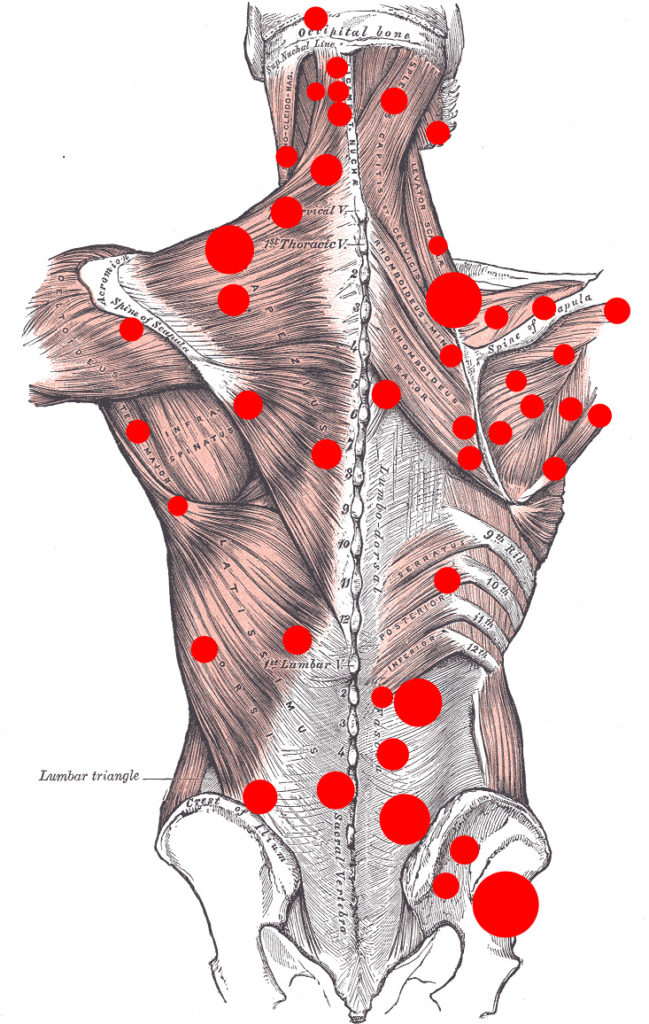
El sistema fascial, es un sistema tridimensional que envuelve absolutamente todas las estructuras,y cuya influencia es determinante para entender las patologías o la cronicidad de las mismas.
El sistema fascial es agredido continuamente, por ejemplo, cuando somos sometidos a una intervención quirúrgica, las cicatrices, son alteraciones importantes de este sistema. Si no tratamos de forma adecuada dichas lesiones, puede provocar una disfunción del sistema, con alteración en la misma zona o en zonas alejadas.
Las técnicas MIT®, son indoloras, profundas y muy eficaces, donde la eliminación de restricciones y el dolor serán sus objetivos principales.
https://tupimek.com/induccion
La Inducción Miofascial es de gran ayuda y eficacia en el tratamiento de disfunciones miofasciales que estén afectando el sistema locomotor, visceral,nervioso e incluso somato emocional,
- Disfunciones músculosesqueléticas, agudas o crónicas,
- Dolor agudo(Cervicalgia, lumbalgia..) o crónico(FIBROMIALGIA)
- Alteraciones viscerales, como el estreñimiento.
- Tratamiento del suelo pélvico
- Post Cirugías. Tratamiento eficaz de la cicatriz y recuperación del tejido.
- Patología de la ATM (Articulación temporo mandibular)
- Alteración del sistema nervioso y circulatorio.
Está técnica está indicada para todos los pacientes.
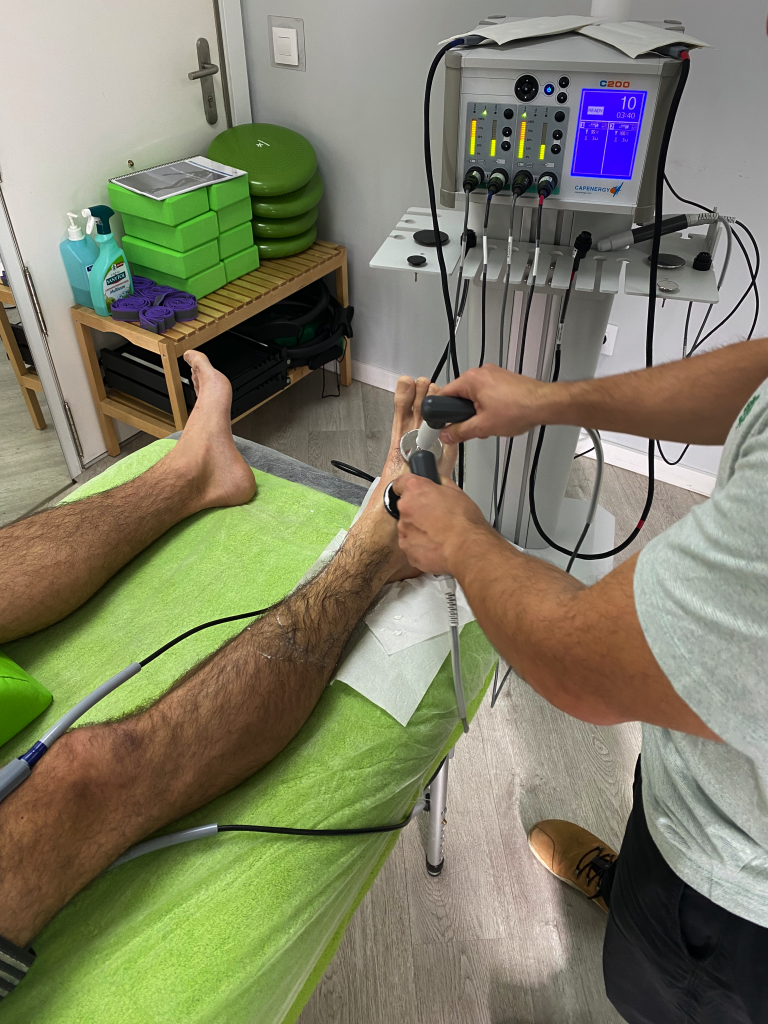
RADIOFRECUENCIA
CAPENERGY
La terapia capacitiva/resistiva o terapia diatérmica (conocida por la mayoría con el nombre de Tecarterapia, acrónimo de Transferencia Eléctrica Capacitiva y Resistiva), es una terapia que estimula los procesos naturales de autocuración del organismo, reduciendo el tiempo de recuperación motriz.
La diatermia a través de la interacción de la energía electromagnética con los tejidos provoca un aumento de la temperatura interna de los mismos,de manera uniforme y controlada.Es una técnica de Alta frecuencia de electroterapia para tratar desde el interior del tejido enfermedades del aparato locomotor tanto agudas como crónicas, y reducir su tiempo de recuperación
Dicha interacción provoca un calentamiento del tejido que favorece la liberación de “sustancias” endógenas (principalmente, cortisol y endorfinas) que sirven para reducir el dolor, los edemas y la inflamación.
Con esta terapia se produce una revascularización de todo el Tejido, aumentamos el colágeno, eliminamos Dolor y reducimos el Tiempo de recuperación.
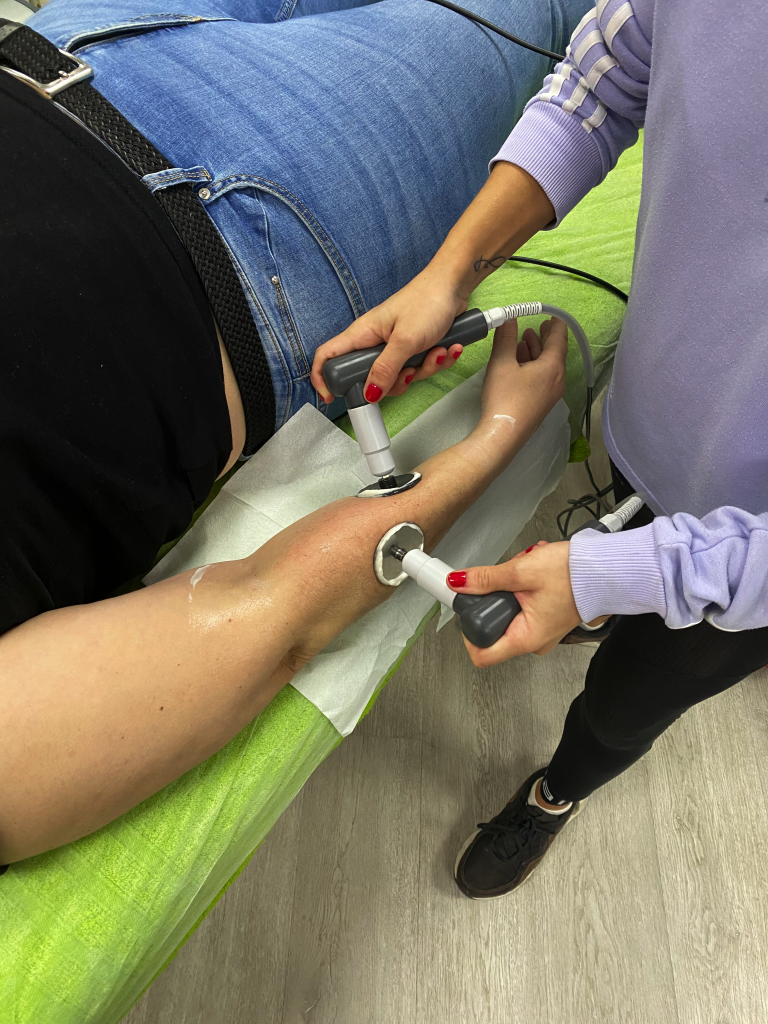
Con esta terapia se produce una revascularización de todo el Tejido, aumentamos el colágeno, eliminamos Dolor y reducimos el Tiempo de recuperación.
"Indicada y recomendada para:"
- Condropatías
- Coxartrosis
- Lumbalgias, pubalgias y dolores agudos/crónicos en general
- DOLOR CRÓNICO
- Dolor Artrósico
- Distensiones y desgarros musculares
- Contracturas musculares
- Rehabilitaciones articulares
- Mialgias
- Cervicalgias
- Periartritis
- Epicondilitis / epitrocleitis
- Rizartrosis
- Coxalgia
- Gonartrosis
- Tendinitis rotuliana y aquilea
- Esf
- Esguinces
- Bursitis
- FASCITIS PLANTAR / metatarsalgia
- Patologías osteoarticulares
- Patologías musculoesqueléticas de diversa etiología
- Síndrome del túnel carpiano
- Patología del SUELO PÉLVICO. Restricciones y dolor.
ONDAS DE CHOQUE
La terapia con ondas de choque extracorpóreas (abreviada: ESWT) es una manera no invasiva para tratar diversos dolores y enfermedades del aparato locomotor.
Muchos años de experiencia muestran que con la ayuda de este método de curación se pueden eliminar específicamente ciertas alteraciones patológicas en tendones, ligamentos, cápsulas, músculos y huesos.
Entre las afecciones que se tratan con frecuencia están los depósitos calcáreos en el hombro, el codo de tenista o el dolor en el talón (fascitis plantar).
Las ondas de choque utilizadas son impulsos sonoros breves capaces de penetrar en el agua y los tejidos blandos. Las ondas de choque se generan fuera del cuerpo (son »extracorpóreas«) en el aplicador del dispositivo y se transmiten al cuerpo del paciente mediante un gel de ultrasonidos, donde desarrollan su efecto específico en las zonas doloridas.
La ESWT la aplican terapeutas cualificados. No presenta prácticamente ningún riesgo ni efectos secundarios para los pacientes. El tratamiento se lleva a cabo en conjunto con otras técnicas de fisioterapia o de manera individual, siendo necesarias entre 3 a 5 sesiones, como mínimo para notar el resultado.
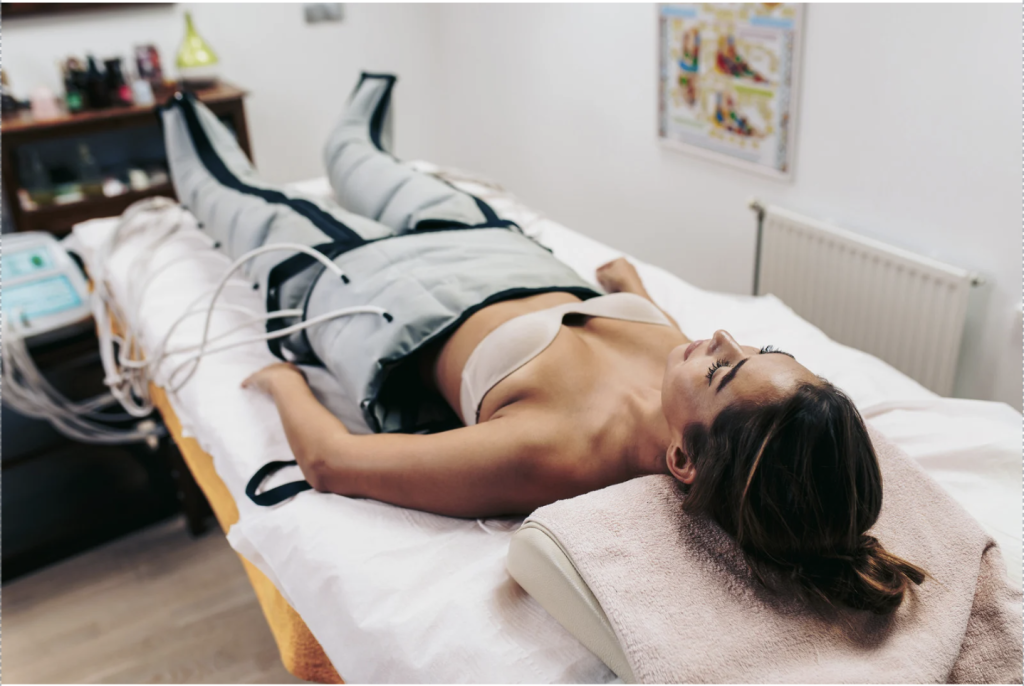
PRESOTERAPIA
La presoterapia es un tratamiento médico y estético que utiliza aire a presión positiva variable con un traje neumático.
La máquina de presoterapia realiza una compresión-relajación, actuando directamente en la movilización de la linfa, sistema linfático, y la sangre venosa, sistema circulatorio.
Su efecto multiplica la acción de otras técnicas, como el Drenaje linfático manual(DLM), o la masoterapia y será de gran ayuda para:
-Piernas cansadas
-edemas
-varices
-acúmulo de líquido
-celulitis y piel de naranja
"Indicada y recomendada para:"
El vendaje neuromuscular o kinesiotaping es una técnica de vendaje realizada con una venda elástica hipoalergénica.
Este tipo de vendaje se utiliza en fisioterapia y rehabilitación para tratar diferentes tipos de dolencias y patologías.
En España su uso comenzó en el año 2000 y principalmente en el uso deportivo, sin embargo es una técnica de los años 70.
A diferencia del Vendaje funcional,este no produce inmovilización de la zona, por lo que permite libertad de movimiento, mientras favorece la Curación natural, mejorando el trofismo de la piel, la circulación sanguínea, el retorno venoso y linfático y dando estabilidad muscular, articular y fascial.
El vendaje neuromuscular puede usarse como complemento a otros tratamientos en multitud de patologías:
- Contracturas musculares
- Puntos gatillos
- Esguinces leves
- Tendinitis
- Cicatrices
- Ciáticas
- Túnel carpiano
- Rizartrosis
- Latigazo cervical
- FASCITIS plantar
- Celulitis
Los beneficios del vendaje neuromuscular son:
- Disminución del dolor: es un vendaje propioceptivo que reduce presión en los receptores sensitivos.
- No es un vendaje rígido por lo que evitamos los inconvenientes de la inmovilización.
- Ayuda a la disminución de edemas, inflamación y hematomas ya que mejora el sistema circulatorio y linfático.
- Mejora el rendimiento deportivo, ya que reduce la fatiga y estimula la capacidad muscular.
SESIONES PERSONALIZADAS
Cada persona tiene una evolución única, pese a presentar la misma patología. Conseguir un buen diagnóstico es clave para que el tratamiento sea efectivo.

PROFESIONALES TITULADOS Y COLEGIADOS
Todos nuestros sanitarios son profesionales titulados y colegiados, con una amplia formación y con una amplia experiencia laboral.
SESIONES DE 55 MINUTOS
Ofrecemos sesiones de 55 min. de duración en nuestra clínica. Un entorno agradable y relajado provisto de las últimas equipaciones.
OTROS
SERVICIOS
Como centro de salud integral ofrecemos otros servicios complementarios y necesarios, para la salud completa de nuestros pacientes.
* La salud digestiva
* Enfermedades cardiovasculares
* Enfermedades metabólicas
* Detoxificación
* Enfermedades neurodegenerativas
* Influencia de la dieta en el microbioma
Opiniones de clientes
Genial!! Te atienden y asesoran con profesionalidad. Muy buenos resultados después de 2 sesiones. 100% recomendable
Marina N. Flores
Acabo de volver de mi primera sesión y no puedo estar más contento, el trato y el servicio de 10. Muy recomendado.
Martin DP
Buena atención al cliente. Servicio de 10!! Muy recomendable!
Dan Chojrin